Akupunktura
Akupunktura
Akupunktura to forma medycyny alternatywnej i kluczowy składnik tradycyjnej medycyny chińskiej (TCM), w której wprowadza się cienkie igły Ciało. Akupunktura to pseudonauka, teorie i praktyki TCM nie są oparte na wiedzy naukowej, a scharakteryzowano ją jako szarlatanerię. Istnieje szereg wariantów akupunktury, które wywodzą się z różnych filozofii, a techniki różnią się w zależności od kraju, w którym jest wykonywana. Jest najczęściej stosowany w celu złagodzenia bólu, chociaż akupunkturzyści twierdzą, że może być również stosowany w wielu innych schorzeniach. Akupunktura jest na ogół stosowana tylko w połączeniu z innymi formami leczenia.
Wnioski z prób i systematycznych przeglądów akupunktury są niespójne, co sugeruje, że nie jest ona skuteczna. Przegląd przeglądów Cochrane wykazał, że akupunktura nie jest skuteczna w przypadku wielu schorzeń. Systematyczny przegląd przeprowadzony przez naukowców z uniwersytetów w Exeter i Plymouth znalazł niewiele dowodów na skuteczność akupunktury w leczeniu bólu. Ogólnie rzecz biorąc, dowody sugerują, że krótkotrwałe leczenie akupunkturą nie przynosi długoterminowych korzyści. Niektóre wyniki badań sugerują, że akupunktura może złagodzić niektóre formy bólu, chociaż większość badań sugeruje, że widoczne efekty akupunktury nie są spowodowane samym zabiegiem. W systematycznym przeglądzie stwierdzono, że efekt przeciwbólowy akupunktury wydaje się nie mieć znaczenia klinicznego i nie można go wyraźnie odróżnić od uprzedzeń. Jedna metaanaliza wykazała, że akupunktura w przypadku przewlekłego bólu krzyża była opłacalna jako dodatek do standardowej opieki, podczas gdy oddzielny przegląd systematyczny wykazał niewystarczające dowody na opłacalność akupunktury w leczeniu przewlekłego bólu krzyża.
Akupunktura jest ogólnie bezpieczna, jeśli jest wykonywana przez odpowiednio przeszkolonych praktyków przy użyciu techniki czystej igły i igieł jednorazowego użytku. Prawidłowo dostarczony ma niski wskaźnik przeważnie niewielkich skutków ubocznych. Jednak wypadki i infekcje zdarzają się i wiążą się z zaniedbaniami ze strony lekarza, szczególnie w stosowaniu technik sterylnych. Przegląd przeprowadzony w 2013 roku wykazał, że doniesienia o przenoszeniu infekcji znacznie wzrosły w poprzedniej dekadzie. Najczęściej zgłaszanymi działaniami niepożądanymi były odma opłucnowa i zakażenia. Ponieważ nadal zgłaszane są poważne zdarzenia niepożądane, zaleca się wystarczające przeszkolenie akupunkturzystów, aby zmniejszyć ryzyko.
Badania naukowe nie wykazały żadnych histologicznych ani fizjologicznych dowodów na istnienie tradycyjnych chińskich pojęć, takich jak qi , meridiany i punkty akupunktury, a wielu współczesnych praktyków nie wspiera już istnienia energii siły życiowej ( qi ) lub meridianów, które były główną częścią wczesnych systemów wierzeń. Uważa się, że akupunktura powstała około 100 lat pne w Chinach, mniej więcej w czasie, gdy opublikowano Klasykę medycyny wewnętrznej Żółtego Cesarza (Huangdi Neijing), chociaż niektórzy eksperci sugerują, że można ją było praktykować wcześniej. Z czasem pojawiły się sprzeczne twierdzenia i systemy wierzeń dotyczące wpływu cykli księżycowych, niebiańskich i ziemskich, energii yin i yang oraz „rytmu” ciała na skuteczność leczenia. Popularność akupunktury w Chinach ulegała wahaniom ze względu na zmiany w przywództwie politycznym kraju i preferencyjne stosowanie racjonalizmu lub zachodniej medycyny. Akupunktura rozprzestrzeniła się najpierw w Korei w VI wieku naszej ery, potem w Japonii poprzez misjonarzy medycznych, a następnie w Europie, poczynając od Francji. W XX wieku, gdy rozprzestrzenił się na Stany Zjednoczone i kraje zachodnie, duchowe elementy akupunktury, które były sprzeczne z zachodnimi wierzeniami, były czasami porzucane na rzecz po prostu wbijania igieł w punkty akupunktury.
Spis treści
Praktyka kliniczna
Akupunktura to forma medycyny alternatywnej. Jest stosowany najczęściej w celu uśmierzenia bólu, chociaż jest również stosowany w leczeniu wielu różnych schorzeń. Akupunktura jest zwykle stosowana tylko w połączeniu z innymi formami leczenia. Na przykład Amerykańskie Towarzystwo Anestezjologów stwierdza, że może być brany pod uwagę w leczeniu nieswoistego, niezapalnego bólu krzyża tylko w połączeniu z terapią konwencjonalną.
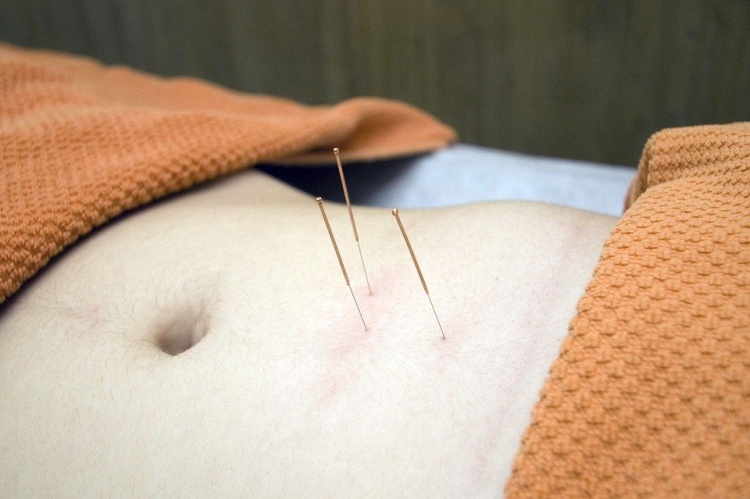
Akupunktura polega na wprowadzeniu cienkich igieł do skóry. Według Mayo Foundation for Medical Education and Research (Mayo Clinic), typowa sesja polega na leżeniu nieruchomo, podczas gdy wprowadzanych jest około pięciu do dwudziestu igieł; w większości przypadków igły pozostaną na miejscu przez dziesięć do dwudziestu minut. Może to być związane z zastosowaniem ciepła, ciśnienia lub światła laserowego. Klasycznie akupunktura jest zindywidualizowana i oparta na filozofii i intuicji, a nie na badaniach naukowych. Istnieje również nieinwazyjna terapia opracowana na początku XX wieku w Japonii przy użyciu skomplikowanego zestawu instrumentów innych niż igły do leczenia dzieci ( shōnishin lub shōnihari ).
Praktyka kliniczna różni się w zależności od kraju. Porównanie średniej liczby pacjentów leczonych w ciągu godziny wykazało istotne różnice między Chinami (10) a Stanami Zjednoczonymi (1,2). Często stosuje się zioła chińskie. Istnieje wiele różnych podejść do akupunktury, obejmujących różne filozofie. Chociaż pojawiły się różne techniki praktyki akupunktury, metoda stosowana w tradycyjnej medycynie chińskiej (TCM) wydaje się być najpowszechniej stosowana w USA. Tradycyjna akupunktura polega na wkłuwaniu igły, moksybucji i terapii bańką i mogą jej towarzyszyć inne zabiegi, takie jak wyczucie pulsu i innych części ciała oraz badanie języka. Tradycyjna akupunktura wiąże się z przekonaniem, że „siła życiowa” ( qi ) krąży w ciele w liniach zwanych meridianami. Główne metody stosowane w Wielkiej Brytanii to TCM i zachodnia akupunktura medyczna. Termin akupunktura medyczna zachodnia jest używany do określenia adaptacji akupunktury opartej na TCM, która koncentruje się mniej na TCM. W zachodniej akupunkturze medycznej stosuje się akupunkturę po postawieniu diagnozy medycznej. Ograniczone badania porównują kontrastujące systemy akupunktury stosowane w różnych krajach do określania różnych punktów akupunktury i dlatego nie ma określonego standardu dla punktów akupunktury.
W tradycyjnej akupunkturze akupunkturzysta decyduje, które punkty należy leczyć, obserwując i zadając pytania pacjenta do postawienia diagnozy zgodnie z przyjętą tradycją. W TCM cztery metody diagnostyczne to: badanie, osłuchiwanie i węch, badanie i badanie dotykowe. Badanie skupia się na twarzy, a zwłaszcza na języku, i obejmuje analizę rozmiaru, kształtu, napięcia, koloru i powłoki języka oraz brak lub obecność śladów zębów na krawędziach. Osłuchiwanie i węch obejmują słuchanie określonych dźwięków, takich jak świszczący oddech i obserwowanie zapachu ciała. Zapytanie obejmuje skupienie się na „siedmiu dociekaniach”: dreszczach i gorączce; pot; apetyt, pragnienie i smak; defekacja i oddawanie moczu; ból; spać; miesiączki i białaczka. Palpacja skupia się na odczuwaniu ciała w odniesieniu do wrażliwych punktów A-shi i odczuwaniu pulsu.
Igły
Najczęstszy mechanizm stymulacji akupunktury punkty wykorzystują penetrację skóry przez cienkie metalowe igły, które są obsługiwane ręcznie lub igła może być dodatkowo stymulowana przez stymulację elektryczną (elektroakupunktura). Igły do akupunktury są zwykle wykonane ze stali nierdzewnej, dzięki czemu są elastyczne i zapobiegają rdzewieniu lub pękaniu. Igły są zwykle wyrzucane po każdym użyciu, aby zapobiec zanieczyszczeniu. Igły wielokrotnego użytku, gdy są używane, należy sterylizować między aplikacjami. W wielu regionach dozwolone są tylko sterylne, jednorazowe igły do akupunktury, w tym w stanie Kalifornia w USA. Igły różnią się długością od 13 do 130 milimetrów (0,51 do 5,12 cala), z krótszymi igłami używanymi w pobliżu twarzy i oczu oraz dłuższymi igłami w obszarach o grubszych tkankach; średnice igieł wahają się od 0,16 mm (0,006 cala) do 0,46 mm (0,018 cala), przy czym grubsze igły są stosowane u bardziej wytrzymałych pacjentów. Cieńsze igły mogą być elastyczne i wymagać wprowadzenia rurek. Końcówka igły nie powinna być zbyt ostra, aby zapobiec złamaniu, chociaż tępe igły powodują większy ból.
Oprócz zwykłej igły nitkowatej, inne rodzaje igieł obejmują igły trójostrzowe i Dziewięć Starożytnych Igieł. Japońscy akupunkturzyści używają bardzo cienkich igieł, które są używane powierzchownie, czasem bez wnikania w skórę, i otoczone są rurką prowadzącą (wynalazek z XVII wieku przyjęty w Chinach i na Zachodzie). Koreańska akupunktura wykorzystuje miedziane igły i skupia się bardziej na dłoni.
Technika igłowania
Skóra jest sterylizowana i wprowadza się igły, często za pomocą plastikowej rurki prowadzącej. Igłami można manipulować na różne sposoby, w tym obracać, strzepać lub przesuwać w górę iw dół względem skóry. Ponieważ większość bólu jest odczuwana w powierzchownych warstwach skóry, zaleca się szybkie wkłucie igły. Często igły są stymulowane ręcznie w celu wywołania tępego, miejscowego bólu, zwanego de qi , a także „chwytania igły”, uczucia szarpania odczuwanego przez akupunkturzystę i generowanego przez mechaniczne oddziaływanie między igłą a skórą. Akupunktura może być bolesna. Poziom umiejętności akupunkturzysty może wpływać na to, jak bolesne jest wkłuwanie igły, a odpowiednio wykwalifikowany lekarz może być w stanie wprowadzić igły bez powodowania bólu.
De-qi ( Chiński: 得 气; pinyin: dé qì ; „nadejście qi”) odnosi się do rzekomego odczucia drętwienia, wzdęcia lub mrowienia elektrycznego w miejscu nakłucia. Jeśli te odczucia nie są obserwowane, zarzuca się niedokładne umiejscowienie punktu akupunkturowego, niewłaściwą głębokość wprowadzenia igły, nieodpowiednią ręczną manipulację. Jeśli de-qi nie jest natychmiast obserwowane po wprowadzeniu igły, często stosuje się różne techniki manipulacji ręcznej, aby to promować (takie jak „wyrywanie”, „potrząsanie” lub „drżenie”).
Po zaobserwowaniu de-qi można zastosować techniki, które próbują „wpłynąć” na de-qi ; na przykład, poprzez pewną manipulację, de-qi może być rzekomo poprowadzone z miejsca nakłucia do bardziej odległych miejsc ciała. Inne techniki mają na celu „tonizację” (chiń .: 补; pinyin: bǔ ) lub „uspokajanie” (chiń .: 泄; pinyin: xiè ) qi . Pierwsze techniki są używane we wzorcach niedoboru, drugie w nadmiarze. De qi jest ważniejsze w chińskiej akupunkturze, podczas gdy pacjenci z Zachodu i Japonii mogą nie uważać go za niezbędną część leczenia.
Powiązane praktyki
Akupresura jest nałożona na dłoń.
Sujichim , akupunktura dłoni
Japońska moxibustion
Kobieta odbierająca bańki ogniste w Chinach.
Skuteczność
Akupunktura była szeroko badana; od 2013 r. było prawie 1500 randomizowanych, kontrolowanych badań w PubMed z „akupunkturą” w tytule. Wyniki przeglądów skuteczności akupunktury nie były jednak rozstrzygające.
W styczniu 2020 roku David Górski przeanalizował przegląd przeglądów systematycznych z 2020 roku („Acupuncture for the Relief of Chronic Pain: A Synthesis of Systematic Reviews” ) dotyczące stosowania akupunktury w leczeniu bólu przewlekłego. W artykule w Science-Based Medicine Gorski powiedział, że jego odkrycia podkreślają wniosek, że akupunktura to „teatralne placebo, którego prawdziwa historia została odtworzona nie do poznania”. Powiedział również, że ta recenzja "ujawnia wiele słabych punktów w projektowaniu badań klinicznych akupunktury".
Pozorowana akupunktura i badania
Zaprojektowanie rygorystycznych badań naukowych nad akupunkturą jest trudne, ale nie niemożliwe. . Ze względu na inwazyjny charakter akupunktury, jednym z głównych wyzwań w badaniach skuteczności jest zaprojektowanie odpowiedniej grupy kontrolnej placebo. W przypadku badań skuteczności w celu ustalenia, czy akupunktura ma określone skutki, najbardziej akceptowalne wydają się „pozorowane” formy akupunktury, w których pacjent, lekarz i analityk są zaślepieni. W akupunkturze pozorowanej stosuje się igły niepenetrujące lub igły w punktach nieakupunktury, np. wbijanie igieł w meridiany niezwiązane z konkretnym badanym stanem lub w miejsca niezwiązane z meridianami. Słabe wyniki akupunktury w takich próbach mogą wskazywać, że efekty terapeutyczne są całkowicie spowodowane niespecyficznymi efektami lub że leczenie pozorowane nie jest obojętne lub że systematyczne protokoły dają mniej niż optymalne leczenie.
Recenzja opublikowana w 2014 roku w Nature Reviews Cancer wykazała, że „w przeciwieństwie do rzekomego mechanizmu przekierowywania przepływu qi przez meridiany, naukowcy zwykle stwierdzają, że na ogół nie ma to znaczenia gdzie igły są wprowadzane, jak często (to znaczy nie obserwuje się efektu odpowiedzi na dawkę), lub nawet jeśli igły są rzeczywiście włożone. Innymi słowy, akupunktura „pozorowana” lub „placebo” generalnie daje takie same efekty, jak „prawdziwa” akupunktura i, w niektórych przypadkach, działa lepiej ”. Metaanaliza z 2013 r. Wykazała niewiele dowodów na to, że skuteczność akupunktury w leczeniu bólu (w porównaniu do operacji pozorowanej) była modyfikowana przez umiejscowienie igieł, liczbę używanych igieł, doświadczenie lub technikę lekarza lub okoliczności sesji . Ta sama analiza sugeruje również, że liczba igieł i sesji jest ważna, ponieważ większa liczba poprawiła wyniki akupunktury w porównaniu z kontrolami bez akupunktury. Przeprowadzono niewiele systematycznych badań dotyczących tego, które elementy sesji akupunktury mogą mieć znaczenie dla dowolnego efektu terapeutycznego, w tym umieszczenie igły i głębokość, rodzaj i intensywność stymulacji oraz liczba używanych igieł. Badania wydają się sugerować, że igły nie muszą stymulować tradycyjnie określonych punktów akupunkturowych ani wnikać w skórę, aby uzyskać oczekiwany efekt (np. Czynniki psychospołeczne).
Odpowiedzią na „pozorowaną” akupunkturę w chorobie zwyrodnieniowej stawów może być stosowane u osób starszych, ale placebo były zwykle uważane za oszustwo, a zatem nieetyczne. Jednak niektórzy lekarze i etycy zasugerowali okoliczności, w których można zastosować placebo, takie jak może stanowić teoretyczną zaletę niedrogiego leczenia bez działań niepożądanych lub interakcji z lekami lub innymi lekami. Ponieważ dowody na większość rodzajów medycyny alternatywnej, takich jak akupunktura, są dalekie od mocnych, stosowanie medycyny alternatywnej w regularnej opiece zdrowotnej może stanowić kwestię etyczną.
Stosowanie zasad medycyny opartej na faktach do badań nad akupunkturą jest kontrowersyjne i przyniosło różne rezultaty. Niektóre badania sugerują, że akupunktura może złagodzić ból, ale większość badań sugeruje, że efekty akupunktury są głównie spowodowane placebo. Dowody sugerują, że wszelkie korzyści wynikające z akupunktury są krótkotrwałe. Nie ma wystarczających dowodów na poparcie stosowania akupunktury w porównaniu z konwencjonalnymi metodami leczenia. Akupunktura nie jest lepsza od leczenia głównego nurtu na dłuższą metę.
Stosowanie akupunktury jest krytykowane ze względu na niewiele naukowych dowodów na wyraźne efekty lub mechanizmy jej rzekomej skuteczności w przypadku jakiejkolwiek choroby, która jest odróżnialne od placebo. Akupunktura została nazwana „teatralnym placebo”, a David Gorski twierdzi, że kiedy zwolennicy akupunktury zalecają „wykorzystanie efektów placebo” lub pracują nad opracowaniem „znaczących placebo”, zasadniczo przyznają, że to niewiele więcej.
Stronniczość publikacji
Stronniczość publikacji jest wymieniana jako problem w przeglądach randomizowanych, kontrolowanych badań akupunktury. Przegląd badań nad akupunkturą z 1998 roku wykazał, że próby z Chin, Japonii, Hongkongu i Tajwanu były jednakowo korzystne dla akupunktury, podobnie jak dziesięć z jedenastu badań przeprowadzonych w Rosji. Ocena jakości randomizowanych, kontrolowanych badań z 2011 r. Dotyczących tradycyjnej medycyny chińskiej, w tym akupunktury, wykazała, że jakość metodologiczna większości takich badań (w tym randomizacji, kontroli eksperymentalnej i zaślepienia) była ogólnie słaba, szczególnie w przypadku badań opublikowanych w chińskich czasopismach (chociaż jakość badań akupunktury była lepsza niż badań testujących leki tradycyjnej medycyny chińskiej). Badanie wykazało również, że próby opublikowane w czasopismach innych niż chińskie były zwykle wyższej jakości. Chińscy autorzy wykorzystują więcej chińskich badań, które okazały się być jednakowo pozytywne. Przegląd 88 systematycznych przeglądów akupunktury opublikowanych w chińskich czasopismach z 2012 r. Wykazał, że mniej niż połowa tych recenzji zawierała testy na stronniczość publikacji, a większość z nich została opublikowana w czasopismach o zerowych współczynnikach wpływu. Badanie z 2015 roku, porównujące zarejestrowane wstępnie zapisy badań akupunktury z ich opublikowanymi wynikami, wykazało, że rzadko rejestrowano takie próby przed ich rozpoczęciem. Badanie to wykazało również, że w tej literaturze powszechne jest selektywne zgłaszanie wyników i zmienianie miar wyników w celu uzyskania statystycznie istotnych wyników.
Naukowiec i dziennikarz Steven Salzberg identyfikuje akupunkturę i medycynę chińską jako główny temat „fałszywych czasopism medycznych "takie jak Journal of Acupuncture and Meridian Studies i Acupuncture in Medicine .
Specyficzne warunki
Wnioski z wielu prób i licznych systematycznych przeglądów akupunktury są w dużej mierze niezgodne ze sobą. Systematyczny przegląd przeglądów systematycznych z 2011 r. Wykazał, że w celu zmniejszenia bólu prawdziwa akupunktura nie była lepsza niż akupunktura pozorowana, i stwierdzono, że liczne recenzje nie wykazały przekonujących dowodów na to, że akupunktura jest skutecznym sposobem zmniejszenia bólu. Ten sam przegląd wykazał, że ból szyi był jednym z tylko czterech rodzajów bólu, w przypadku których sugerowano pozytywny efekt, ale ostrzegano, że zastosowane badania podstawowe niosą ze sobą znaczne ryzyko błędu systematycznego. Przegląd przeglądów Cochrane z 2009 roku wykazał, że akupunktura nie jest skuteczna w przypadku wielu schorzeń.
Systematyczny przegląd z 2014 roku sugeruje, że efekt nocebo akupunktury ma znaczenie kliniczne, a wskaźnik zdarzeń niepożądanych może być miernikiem efektu nocebo. Metaanaliza z 2012 r. Przeprowadzona przez Acupuncture Trialists 'Collaboration wykazała „stosunkowo niewielką” skuteczność akupunktury (w porównaniu z pozorowaną) w leczeniu czterech różnych rodzajów bólu przewlekłego (ból pleców i szyi, choroba zwyrodnieniowa stawów kolanowych, przewlekły ból głowy i barku) ból) i na tej podstawie doszedł do wniosku, że „to coś więcej niż placebo” i rozsądna opcja skierowania. Komentując tę metaanalizę, zarówno Edzard Ernst, jak i David Colquhoun stwierdzili, że wyniki miały znikome znaczenie kliniczne. Edzard Ernst stwierdził później, że „Obawiam się, że kiedy uda nam się wyeliminować tę stronniczość… możemy stwierdzić, że efekty akupunktury są wyłącznie reakcją placebo”. W 2017 roku ta sama grupa badawcza zaktualizowała swoją poprzednią metaanalizę i ponownie stwierdziła, że akupunktura jest lepsza od akupunktury pozorowanej w przypadku nieswoistego bólu mięśniowo-szkieletowego, choroby zwyrodnieniowej stawów, przewlekłego bólu głowy i bólu ramion. Odkryli również, że efekty akupunktury zmniejszyły się o około 15% po roku.
Przegląd systematyczny z 2010 roku sugeruje, że akupunktura to coś więcej niż placebo w przypadku powszechnie występujących przewlekłych dolegliwości bólowych, ale autorzy przyznali, że tak jest. nadal nie wiadomo, czy ogólne korzyści są klinicznie znaczące lub opłacalne. Przegląd z 2010 roku wykazał, że prawdziwa akupunktura i akupunktura pozorowana dają podobną poprawę, którą można zaakceptować jedynie jako dowód przeciwko skuteczności akupunktury. W tym samym przeglądzie znaleziono ograniczone dowody na to, że prawdziwa akupunktura i akupunktura pozorowana wydają się powodować różnice biologiczne pomimo podobnych efektów. W systematycznym przeglądzie i metaanalizie z 2009 roku stwierdzono, że akupunktura ma niewielki efekt przeciwbólowy, który wydaje się nie mieć żadnego znaczenia klinicznego i nie można go odróżnić na podstawie błędu systematycznego. Ten sam przegląd wykazał, że pozostaje niejasne, czy akupunktura zmniejsza ból niezależnie od psychologicznego wpływu rytuału nakłuwania. W systematycznym przeglądzie i metaanalizie z 2017 roku stwierdzono, że akupunktura ucha może skutecznie zmniejszać ból w ciągu 48 godzin od jej użycia, ale średnia różnica między grupą akupunktury a grupą kontrolną była niewielka.
W systematycznym przeglądzie z 2013 roku stwierdzono, że akupunktura może być skuteczna w przypadku nieswoistego bólu krzyża, ale autorzy zauważyli ograniczenia w badanych badaniach, takie jak niejednorodność w charakterystyce badania i niska jakość metodologiczna w wielu badaniach. W systematycznym przeglądzie z 2012 roku znaleziono pewne dowody potwierdzające, że akupunktura była skuteczniejsza niż brak leczenia przewlekłego niespecyficznego bólu krzyża; dowody były sprzeczne, porównując skuteczność z innymi metodami leczenia. Systematyczny przegląd przeglądów systematycznych z 2011 r. Wykazał, że „w przypadku przewlekłego bólu krzyża zindywidualizowana akupunktura nie jest lepsza w zmniejszaniu objawów niż akupunktura formułowana lub akupunktura pozorowana z wykałaczką, która nie wnika w skórę”. Przegląd z 2010 roku wykazał, że pozorowana akupunktura była tak samo skuteczna jak prawdziwa akupunktura w przypadku przewlekłego bólu krzyża. Specyficzne efekty terapeutyczne akupunktury były niewielkie, natomiast klinicznie istotne korzyści wynikały głównie z kontekstu i okoliczności psychospołecznych. Badania obrazowe mózgu wykazały, że tradycyjna akupunktura i akupunktura pozorowana różnią się pod względem wpływu na struktury limbiczne, a jednocześnie wykazały równoważne działanie przeciwbólowe. Przegląd Cochrane z 2005 roku wykazał niewystarczające dowody, aby zalecać lub przeciwstawiać akupunkturę lub suche igłowanie w ostrym bólu krzyża. W tym samym przeglądzie znaleziono dowody o niskiej jakości dla złagodzenia bólu i poprawy w porównaniu z brakiem leczenia lub pozorowaną terapią przewlekłego bólu krzyża tylko w krótkim okresie bezpośrednio po leczeniu. Ten sam przegląd wykazał również, że akupunktura nie jest bardziej skuteczna niż terapia konwencjonalna i inne metody medycyny alternatywnej. W systematycznym przeglądzie i metaanalizie z 2017 roku stwierdzono, że w przypadku bólu szyi akupunktura była porównywalna pod względem skuteczności do leczenia konwencjonalnego, podczas gdy elektroakupunktura była jeszcze skuteczniejsza w zmniejszaniu bólu niż konwencjonalna akupunktura. W tym samym przeglądzie zauważono, że „Trudno jest wyciągnąć wnioski, ponieważ uwzględnione badania obarczone są wysokim ryzykiem błędu systematycznego i nieprecyzyjności”. Przegląd systematycznych przeglądów o zmiennej jakości z 2015 r. Wykazał, że akupunktura może zapewnić krótkoterminową poprawę u osób z przewlekłym bólem krzyża. W przeglądzie stwierdzono, że jest to prawdą, gdy akupunktura była stosowana samodzielnie lub jako dodatek do konwencjonalnej terapii. W systematycznym przeglądzie z 2017 r. Dotyczącym wytycznych praktyki klinicznej American College of Physicians wykazano niskie lub umiarkowane dowody na to, że akupunktura była skuteczna w przypadku przewlekłego bólu krzyża, a także ograniczone dowody na jej skuteczność w ostrym bólu krzyża. Ten sam przegląd wykazał, że siła dowodów dla obu warunków była niska do umiarkowanej. Kolejne wytyczne dotyczące praktyki klinicznej z 2017 r., Wydane przez Duński Urząd Zdrowia, zalecające stosowanie akupunktury zarówno w przypadku niedawnego bólu krzyża, jak i radikulopatii lędźwiowej.
W dwóch oddzielnych przeglądach Cochrane z 2016 r. Stwierdzono, że akupunktura może być przydatna w leczeniu zapobieganie napięciowym bólom głowy i migrenom epizodycznym. Przegląd Cochrane z 2016 r. Oceniający akupunkturę w profilaktyce epizodycznej migreny wykazał, że prawdziwa akupunktura ma niewielki wpływ poza akupunkturą pozorowaną i znaleziono dowody średniej jakości, które sugerują, że akupunktura jest co najmniej tak samo skuteczna jak leki profilaktyczne stosowane w tym celu. Przegląd z 2012 roku wykazał, że akupunktura okazała się korzystna w leczeniu bólów głowy, ale bezpieczeństwo to musiało zostać dokładniej udokumentowane, aby sformułować silne zalecenia na poparcie jej stosowania.
Przegląd z 2014 roku wykazał, że „ aktualne dowody potwierdzają stosowanie akupunktury jako alternatywy dla tradycyjnych leków przeciwbólowych u pacjentów z chorobą zwyrodnieniową stawów ”. Od 2014 roku metaanaliza wykazała, że akupunktura może pomóc w bólu związanym z chorobą zwyrodnieniową stawów, ale zauważono, że efekty były nieistotne w porównaniu z igłami pozorowanymi. Przegląd z 2012 roku wykazał, że „potencjalne korzystne działanie akupunktury na ból związany z chorobą zwyrodnieniową stawów nie wydaje się mieć znaczenia klinicznego”. Przegląd Cochrane z 2010 roku wykazał, że akupunktura wykazuje statystycznie istotne korzyści w porównaniu z akupunkturą pozorowaną w leczeniu choroby zwyrodnieniowej stawów obwodowych; Jednak korzyści te okazały się tak małe, że ich znaczenie kliniczne było wątpliwe i „prawdopodobnie spowodowane przynajmniej częściowo efektem placebo wynikającym z niepełnego zaślepienia”.
Przegląd Cochrane z 2013 r. wykazał niskie lub umiarkowane dowody na to, że akupunktura poprawia ból i sztywność w leczeniu osób z fibromialgią w porównaniu z brakiem leczenia i standardową opieką. Przegląd z 2012 roku wykazał, że „nie ma wystarczających dowodów, aby zalecić akupunkturę w leczeniu fibromialgii”. Przegląd systematyczny z 2010 r. Wykazał niewielki efekt łagodzenia bólu, którego najwyraźniej nie można było dostrzec w wyniku uprzedzeń; akupunktura nie jest zalecaną metodą leczenia fibromialgii na podstawie tego przeglądu.
Przegląd z 2012 roku wykazał, że skuteczność akupunktury w leczeniu reumatoidalnego zapalenia stawów jest „rzadka i niejednoznaczna”. Przegląd Cochrane z 2005 roku wykazał, że stosowanie akupunktury w leczeniu reumatoidalnego zapalenia stawów „nie ma wpływu na OB, CRP, ból, ogólną ocenę pacjenta, liczbę obrzękniętych stawów, liczbę wrażliwych stawów, ogólny stan zdrowia, aktywność choroby i zmniejszenie środków przeciwbólowych”. Przegląd systematycznych przeglądów z 2010 roku wykazał niewystarczające dowody na zalecenie akupunktury w leczeniu większości schorzeń reumatycznych, z wyjątkiem choroby zwyrodnieniowej stawów, bólu krzyża i bólu bocznego łokcia. W systematycznym przeglądzie z 2018 roku znaleziono pewne dowody na to, że akupunktura może być skuteczna w leczeniu reumatoidalnego zapalenia stawów, ale dowody były ograniczone ze względu na heterogeniczność i wady metodologiczne uwzględnionych badań.
W systematycznym przeglądzie z 2014 roku stwierdzono, że chociaż akupunktura manualna była skuteczna w łagodzeniu krótkotrwałego bólu, gdy była stosowana w leczeniu łokcia tenisisty, a jej długotrwały efekt w łagodzeniu bólu był „niezauważalny”. Przegląd z 2007 roku wykazał, że akupunktura była znacznie lepsza niż akupunktura pozorowana w leczeniu przewlekłego bólu kolana; dowody nie były rozstrzygające ze względu na brak dużych, wysokiej jakości badań.
Przegląd systematycznych przeglądów z 2014 roku wykazał niewystarczające dowody na to, że akupunktura jest skutecznym sposobem leczenia pooperacyjnych nudności i wymiotów (PONV) u w warunkach klinicznych. W systematycznym przeglądzie z 2013 roku stwierdzono, że akupunktura może być korzystna w zapobieganiu i leczeniu PONV. Przegląd Cochrane z 2015 r. Wykazał umiarkowaną jakość dowodów na brak różnicy między stymulacją punktu akupunkturowego P6 na nadgarstku a lekami przeciwwymiotnymi w zapobieganiu PONV. Nowym wnioskiem przeglądu było stwierdzenie, że dalsze badania porównawcze są daremne, na podstawie wniosków z analizy sekwencyjnej. To, czy połączenie stymulacji akupunktury PC6 z lekami przeciwwymiotnymi jest skuteczne, nie było rozstrzygające.
Przegląd systematycznych przeglądów z 2014 roku wykazał niewystarczające dowody na to, że akupunktura jest skuteczna w leczeniu bólu chirurgicznego lub pooperacyjnego. Istnieją sprzeczne dowody dotyczące stosowania akupunktury w bólu pooperacyjnym. W systematycznym przeglądzie z 2014 roku znaleziono wspierające, ale ograniczone dowody na stosowanie akupunktury w ostrym bólu pooperacyjnym po operacji pleców. Przegląd systematyczny z 2014 r. Wykazał, że chociaż dowody sugerowały, że akupunktura może być skutecznym sposobem leczenia gastroparezy pooperacyjnej, nie można było wyciągnąć jednoznacznego wniosku, ponieważ badane badania były niskiej jakości.
Przegląd Cochrane z 2015 r. Wykazał, że istnieją nie ma wystarczających dowodów, aby określić, czy akupunktura jest skutecznym sposobem leczenia bólu nowotworowego u dorosłych. W systematycznym przeglądzie z 2014 roku opublikowanym w Chinese Journal of Integrative Medicine stwierdzono, że akupunktura może być skutecznym leczeniem wspomagającym opiekę paliatywną u pacjentów z rakiem. Przegląd przeglądów z 2013 roku opublikowanych w Journal of Multinational Association for Supportive Care in Cancer znalazł dowody na to, że akupunktura może być korzystna dla osób z objawami związanymi z rakiem, ale także zidentyfikował kilka rygorystycznych badań i wysoką heterogeniczność między badaniami. W systematycznym przeglądzie randomizowanych badań klinicznych z 2012 r., Opublikowanym w tym samym czasopiśmie, stwierdzono, że liczba i jakość badań z randomizacją dotyczących stosowania akupunktury w leczeniu bólu nowotworowego były zbyt niskie, aby wyciągnąć ostateczne wnioski.
Przegląd systematyczny z 2014 r. niejednoznaczne wyniki dotyczące skuteczności akupunktury w leczeniu zmęczenia związanego z rakiem. Przegląd systematyczny z 2013 r. Wykazał, że akupunktura jest dopuszczalnym leczeniem wspomagającym nudności i wymiotów wywołanych chemioterapią, ale potrzebne są dalsze badania z niskim ryzykiem błędu systematycznego. Przegląd systematyczny z 2013 r. Wykazał, że liczba i jakość dostępnych RCT do analizy była zbyt niska, aby wyciągnąć prawidłowe wnioski dotyczące skuteczności akupunktury w przypadku zmęczenia związanego z rakiem.
Kilka metaanalitycznych i systematycznych przeglądów sugeruje, że akupunktura łagodzi zaburzenia snu, zwłaszcza bezsenność. Recenzenci ostrzegają jednak, że dowody te należy traktować jako wstępne ze względu na stronniczość publikacji, problemy z metodologią badań, małą liczebnością próby i niejednorodnością.
W przypadku poniższych warunków, Cochrane Collaboration lub inne przeglądy stwierdziły, że jest brak mocnych dowodów na korzyść:
Moxibustion i bańki
Przegląd systematycznych przeglądów z 2010 roku wykazał, że moxibustion był skuteczny w kilku schorzeniach, ale badania podstawowe były słabej jakości, więc jest ich wystarczająco dużo niepewność, która ogranicza rozstrzygające wnioski.
Bezpieczeństwo
Działania niepożądane
Akupunktura jest ogólnie bezpieczna, gdy jest wykonywana przez doświadczonego, odpowiednio przeszkolonego lekarza z użyciem techniki czystej igły i jałowych igieł jednorazowego użytku. Niewłaściwie dostarczony może powodować niekorzystne skutki. Wypadki i infekcje są związane z naruszeniami techniki sterylnej lub zaniedbaniem ze strony lekarza. Aby zmniejszyć ryzyko poważnych zdarzeń niepożądanych po akupunkturze, akupunkturzyści powinni być odpowiednio przeszkoleni. Osoby z poważnymi chorobami kręgosłupa, takimi jak rak lub infekcja, nie są dobrymi kandydatami do akupunktury. Przeciwwskazania do akupunktury (stany, których nie należy leczyć akupunkturą) obejmują zaburzenia koagulopatii (np. Hemofilia i zaawansowana choroba wątroby), stosowanie warfaryny, ciężkie zaburzenia psychiczne (np. Psychoza) oraz infekcje lub urazy skóry (np. Oparzenia). Ponadto należy unikać elektroakupunktury w miejscu wszczepienia urządzeń elektrycznych (takich jak rozruszniki serca).
Systematyczny przegląd przeglądów systematycznych z 2011 r. (Międzynarodowych i bez ograniczeń językowych) wykazał, że nadal zgłaszane są poważne powikłania po akupunkturze . W latach 2000-2009 zgłoszono dziewięćdziesiąt pięć przypadków poważnych zdarzeń niepożądanych, w tym pięć zgonów. Wiele takich zdarzeń nie jest związanych z akupunkturą, ale jest wynikiem błędów w sztuce akupunktury. Być może dlatego takie powikłania nie zostały zgłoszone w ankietach odpowiednio przeszkolonych akupunkturzystów. Większość takich doniesień pochodzi z Azji, co może świadczyć o dużej liczbie wykonywanych tam zabiegów lub stosunkowo większej liczbie słabo wyszkolonych azjatyckich akupunkturzystów. W krajach rozwiniętych zgłoszono wiele poważnych zdarzeń niepożądanych. Były to między innymi Australia, Austria, Kanada, Chorwacja, Francja, Niemcy, Irlandia, Holandia, Nowa Zelandia, Hiszpania, Szwecja, Szwajcaria, Wielka Brytania i Stany Zjednoczone. Liczba zgłoszonych działań niepożądanych z Wielkiej Brytanii wydaje się szczególnie nietypowa, co może wskazywać na mniejszą liczbę zgłoszeń w Wielkiej Brytanii niż w innych krajach. Doniesienia obejmowały 38 przypadków infekcji i 42 przypadki urazów narządów. Do najczęstszych zdarzeń niepożądanych należały odma opłucnowa oraz infekcje bakteryjne i wirusowe.
Przegląd z 2013 roku wykazał (bez ograniczeń dotyczących daty publikacji, typu badania lub języka) 295 przypadków infekcji; Mycobacterium była patogenem w co najmniej 96%. Prawdopodobne źródła infekcji obejmują ręczniki, gorące opakowania lub gotującą się wodę w zbiorniku oraz ponowne użycie przetworzonych igieł. Możliwe źródła infekcji obejmują zanieczyszczone igły, ponowne użycie osobistych igieł, skórę osoby zawierającą prątki oraz ponowne użycie igieł w różnych miejscach u tej samej osoby. Chociaż akupunktura jest ogólnie uważana za bezpieczną procedurę, przegląd z 2013 r. Wykazał, że doniesienia o przenoszeniu infekcji znacznie wzrosły w poprzedniej dekadzie, w tym w przypadku prątków. Chociaż zaleca się praktykom akupunktury używanie jednorazowych igieł, ponowne użycie wysterylizowanych igieł jest nadal dozwolone. Zaleca się również wdrożenie i dostosowanie dokładnych praktyk kontrolnych w celu zapobiegania infekcjom.
Systematyczny przegląd anglojęzycznych opisów przypadków z 2013 roku wykazał, że poważne zdarzenia niepożądane związane z akupunkturą są rzadkie, ale akupunktura nie jest bez ryzyka. W latach 2000-2011 anglojęzyczna literatura z 25 krajów i regionów opisała 294 zdarzenia niepożądane. Większość zgłoszonych zdarzeń niepożądanych była stosunkowo niewielka, a częstość ich występowania była niewielka. Na przykład, prospektywne badanie 34 000 zabiegów akupunktury nie wykazało żadnych poważnych zdarzeń niepożądanych, a 43 drobne, co stanowi wskaźnik 1,3 na 1000 interwencji. Inne badanie wykazało, że wśród 97 733 pacjentów z akupunkturą było 7,1% drobnych zdarzeń niepożądanych, z których 5 było poważnych. Najczęściej obserwowanym działaniem niepożądanym było zakażenie (np. Prątkami), a większość zakażeń miała charakter bakteryjny, spowodowany kontaktem ze skórą w miejscu wkłucia. Infekcja jest również wynikiem kontaktu skóry z niesterylnym sprzętem lub brudnymi ręcznikami w niehigienicznych warunkach klinicznych. Inne powikłania niepożądane obejmowały pięć zgłoszonych przypadków urazów rdzenia kręgowego (np. Migrujące złamane igły lub zbyt głębokie igły), cztery urazy mózgu, cztery urazy nerwów obwodowych, pięć urazów serca, siedem innych urazów narządów i tkanek, obustronny obrzęk dłoni, ziarniniak nabłonkowy, chłoniak rzekomy , argyria, krosty, pancytopenia i blizny po zastosowaniu techniki gorącej igły. Działania niepożądane wynikające z akupunktury, które są niezwykłe i rzadkie w typowej praktyce akupunktury, obejmowały omdlenie, mlekotok, obustronny oczopląs, piodermię zgorzelinową, hepatotoksyczność, liszaj płaski wyrzynający się i samoistną migrację igłą.
Systematyczny przegląd z 2013 roku wykazał 31 przypadków urazów naczyń spowodowanych akupunkturą, z czego trzy zakończyły się śmiercią. Dwóch zmarło z powodu tamponady osierdzia, a jeden z przetoki aortalnej i dwunastniczej. W tym samym przeglądzie stwierdzono, że urazy naczyniowe były rzadkie, a najczęściej występowały krwawienia i tętniak rzekomy. Przegląd systematyczny z 2011 r. (Bez ograniczeń czasowych i językowych), mający na celu podsumowanie wszystkich zgłoszonych przypadków tamponady serca po akupunkturze, wykazał 26 przypadków skutkujących 14 zgonami, przy niewielkich wątpliwościach co do związku przyczynowego w większości przypadków śmiertelnych. W tym samym przeglądzie stwierdzono, że tamponada serca jest poważnym, zwykle śmiertelnym, choć teoretycznie możliwym do uniknięcia powikłaniem po akupunkturze, i wezwano do treningu w celu zminimalizowania ryzyka.
Przegląd z 2012 roku wykazał, że po akupunkturze zgłoszono szereg zdarzeń niepożądanych w Wielkiej Brytanii. National Health Service (NHS), ale większość (95%) nie była poważna, chociaż błędna kategoryzacja i zbyt mała liczba raportów mogą zmienić łączne dane. Od stycznia 2009 r. Do grudnia 2011 r. Organizacje NHS wykryły 468 incydentów związanych z bezpieczeństwem. Zarejestrowane zdarzenia niepożądane obejmowały zatrzymanie igieł (31%), zawroty głowy (30%), utratę przytomności / brak reakcji (19%), upadki (4%), zasinienie lub bolesność w miejscu igły (2%), odma opłucnowa (1%) i inne niepożądane skutki uboczne (12%). Lekarze akupunktury powinni wiedzieć i być przygotowani na ponoszenie odpowiedzialności za wszelkie istotne szkody wynikające z leczenia. Niektórzy zwolennicy akupunktury twierdzą, że długa historia akupunktury sugeruje, że jest ona bezpieczna. Istnieje jednak coraz więcej literatury na temat zdarzeń niepożądanych (np. Uraz rdzenia kręgowego).
Akupunktura wydaje się być bezpieczna u osób przyjmujących leki przeciwzakrzepowe, zakładając, że igły są używane we właściwym miejscu i na odpowiedniej głębokości. Konieczne są badania, aby zweryfikować te ustalenia. Dowody sugerują, że akupunktura może być bezpieczną opcją dla osób z alergicznym zapaleniem błony śluzowej nosa.
Systematyczny przegląd chińskiej literatury w 2010 roku wykazał liczne zdarzenia niepożądane związane z akupunkturą, w tym odma opłucnowa, omdlenia, krwotok podpajęczynówkowy i zakażenie jako najczęstsze, a urazy układu krążenia, krwotok podpajęczynówkowy, odma opłucnowa i nawracające krwotoki mózgowe jako najpoważniejsze, z których większość wynikała z niewłaściwej techniki. W latach 1980-2009 w chińskiej literaturze opisano 479 zdarzeń niepożądanych. Badania prospektywne pokazują, że łagodne, przejściowe zdarzenia niepożądane związane z akupunkturą wynosiły od 6,71% do 15%. W badaniu z udziałem 190924 pacjentów częstość występowania poważnych zdarzeń niepożądanych wynosiła około 0,024%. Inne badanie wykazało odsetek zdarzeń niepożądanych wymagających specjalnego leczenia wynoszący 2,2%, 4 963 przypadki wśród 229230 pacjentów. Infekcje, głównie zapalenie wątroby, po akupunkturze są często zgłaszane w badaniach anglojęzycznych, chociaż rzadko są zgłaszane w badaniach w języku chińskim, co sprawia, że jest prawdopodobne, że infekcje związane z akupunkturą są niedostatecznie zgłaszane w Chinach. Infekcje były głównie spowodowane złą sterylizacją igieł do akupunktury. Inne zdarzenia niepożądane obejmowały krwiak nadtwardówkowy kręgosłupa (w odcinku szyjnym, piersiowym i lędźwiowym), kręgosłup, urazy narządów i tkanek jamy brzusznej, urazy w okolicy szyi, urazy oczu, w tym krwotok oczodołowy, zaćma pourazowa, uszkodzenie nerwu okoruchowego i nakłucie siatkówki, krwotok do policzków i podniebienia, urazy obwodowego nerwu ruchowego i późniejsze zaburzenia motoryczne, miejscowe reakcje alergiczne na metalowe igły, udar i krwotok mózgowy po akupunkturze.
Związek przyczynowy między akupunkturą a zdarzenia niepożądane zatrzymanie krążenia, pyknolepsja, wstrząs, gorączka, kaszel, pragnienie, afonia, drętwienie nóg i zaburzenia seksualne pozostają niepewne. W tym samym przeglądzie stwierdzono, że akupunkturę można uznać za z natury bezpieczną, gdy jest praktykowana przez odpowiednio przeszkolonych praktyków, ale w przeglądzie stwierdzono również, że istnieje potrzeba znalezienia skutecznych strategii minimalizujących zagrożenia dla zdrowia. W latach 1999-2010 literatura Republiki Korei zawierała doniesienia o 1104 zdarzeniach niepożądanych. Między 1980 a 2002 rokiem japońska literatura zawierała doniesienia o 150 zdarzeniach niepożądanych.
Chociaż akupunktura była praktykowana w Chinach od tysięcy lat, jej stosowanie w pediatrii w Stanach Zjednoczonych stało się powszechne dopiero początek XXI wieku. W 2007 roku National Health Interview Survey (NHIS) przeprowadzone przez National Center for Health Statistics (NCHS) oszacowało, że około 150 000 dzieci otrzymało leczenie akupunkturą z powodu różnych schorzeń.
W 2008 roku badanie wykazało, że stosowanie igły akupunkturowej u dzieci było „wątpliwe” ze względu na możliwość wystąpienia działań niepożądanych i różnice w objawach bólu u dzieci i dorosłych. Badanie zawiera również ostrzeżenia przed ćwiczeniem akupunktury u niemowląt, a także dzieci, które są przemęczone, bardzo osłabione lub nadmiernie zjadane.
W przypadku stosowania u dzieci akupunktura jest uważana za bezpieczną, jeśli jest wykonywana przez dobrze wyszkolonych, licencjonowanych praktyków używających sterylnych igieł; Jednak przegląd z 2011 roku wykazał, że było niewiele badań, które pozwoliłyby wyciągnąć ostateczne wnioski na temat ogólnego bezpieczeństwa akupunktury dziecięcej. W tym samym przeglądzie stwierdzono 279 zdarzeń niepożądanych, w tym 25 poważnych. Zdarzenia niepożądane miały przeważnie łagodny charakter (np. Siniaczenie lub krwawienie). Częstość występowania łagodnych zdarzeń niepożądanych wahała się od 10,1% do 13,5%, co stanowi szacunkową liczbę 168 przypadków wśród 1422 pacjentów. W rzadkich przypadkach zdarzenia niepożądane były poważne (np. Pęknięcie serca lub krwioplucie); wiele z nich mogło być wynikiem niespełniających standardów praktyk. Częstość występowania poważnych zdarzeń niepożądanych wynosiła 5 na milion, w tym dzieci i dorosłych.
Podczas stosowania w czasie ciąży większość zdarzeń niepożądanych spowodowanych akupunkturą była łagodna i przemijająca, z kilkoma poważnymi zdarzeniami niepożądanymi. Najczęstszym łagodnym zdarzeniem niepożądanym był igłowy lub nieokreślony ból, po którym następowało krwawienie. Chociaż odnotowano dwa zgony (jeden martwy poród i jeden zgon noworodka), brakowało zgonów matek związanych z akupunkturą. Ograniczając dowody jako pewne, prawdopodobne lub możliwe w ocenie związku przyczynowego, szacunkowa częstość występowania zdarzeń niepożądanych po akupunkturze u kobiet w ciąży wynosiła 131 na 10 000. Chociaż akupunktura nie jest przeciwwskazana u kobiet w ciąży, niektóre określone punkty akupunktury są szczególnie wrażliwe na wkłucie igły; tych plam, jak również okolicy brzucha, należy unikać w czasie ciąży.
Cztery zdarzenia niepożądane związane z moxibustionem to siniaki, oparzenia i zapalenie tkanki łącznej, ropień nadtwardówkowy kręgosłupa i duży powierzchowny rak podstawnokomórkowy. Dziesięć zdarzeń niepożądanych było związanych z bańkami. Drobne to blizny keloidowe, oparzenia i pęcherze; poważnymi z nich była hemofilia A, udar po bańce na plecach i szyi, sztuczne zapalenie tkanki podskórnej, odwracalny przerost serca i niedokrwistość z niedoboru żelaza.
Opłacalność
Meta- Analiza wykazała, że akupunktura w przypadku przewlekłego bólu krzyża była opłacalna jako uzupełnienie standardowej opieki, ale nie jako substytut standardowej opieki, z wyjątkiem przypadków, w których występowała współistniejąca depresja. Ta sama metaanaliza wykazała, że nie ma różnicy między akupunkturą pozorowaną i inną niż pozorowana. Przegląd systematyczny z 2011 r. Wykazał niewystarczające dowody na opłacalność akupunktury w leczeniu przewlekłego bólu krzyża. Systematyczny przegląd z 2010 r. Wykazał, że nie można stwierdzić opłacalności akupunktury. Przegląd z 2012 roku wykazał, że akupunktura wydaje się być opłacalna w przypadku niektórych dolegliwości bólowych.
Ryzyko rezygnacji z konwencjonalnej opieki medycznej
Podobnie jak w przypadku innych leków alternatywnych, nieetyczni lub naiwni lekarze mogą skłaniać pacjentów wyczerpanie środków finansowych poprzez prowadzenie nieskutecznego leczenia. Kodeksy etyki zawodowej ustanowione przez organizacje akredytujące, takie jak Krajowa Komisja Certyfikacyjna ds. Akupunktury i Medycyny Orientalnej, wymagają od praktyków „terminowego kierowania wniosków do innych pracowników służby zdrowia, jeśli jest to właściwe”. Stephen Barrett twierdzi, że istnieje „ryzyko, że akupunkturzysta, którego podejście do diagnozy nie jest oparte na koncepcjach naukowych, nie zdiagnozuje niebezpiecznego stanu”.
Podstawy koncepcyjne
Tradycyjne
Akupunktura jest istotną częścią tradycyjnej medycyny chińskiej (TCM). Wczesne wierzenia dotyczące akupunktury opierały się na pojęciach powszechnych w TCM, takich jak energia siły życiowej zwana qi . Uważano, że Qi przepływa z głównych narządów ciała (organów zang-fu) do „powierzchownych” tkanek skóry, mięśni, ścięgien, kości i stawów, poprzez kanały zwane meridianami. Punkty akupunktury, w których wprowadza się igły, znajdują się głównie (ale nie zawsze) w miejscach wzdłuż południków. Punkty akupunktury, które nie znajdują się wzdłuż południka, nazywane są punktami nadzwyczajnymi, a te bez wyznaczonego miejsca nazywane są punktami „A-shi”.
W TCM choroba jest ogólnie postrzegana jako dysharmonia lub brak równowagi w energiach, takich jak yin , yang, qi , xuĕ, zàng-fǔ, meridiany i interakcji między ciałem a środowiskiem. Terapia opiera się na tym, na podstawie którego można zidentyfikować „wzorzec dysharmonii”. Na przykład uważa się, że niektóre choroby są wywoływane przez atakowanie południków z nadmiarem wiatru, zimna i wilgoci. Aby określić, który wzorzec jest pod ręką, praktykujący badają takie rzeczy, jak kolor i kształt języka, względną siłę punktów tętna, zapach oddechu, jakość oddychania lub dźwięk głosu. TCM i jej koncepcja choroby nie rozróżnia mocno przyczyny i skutku objawów.
Rzekoma podstawa naukowa
Badania naukowe nie potwierdziły istnienia qi , południków ani yin i yang. Artykuł redakcyjny Nature opisał TCM jako „pełen pseudonauki”, a większość jego terapii nie ma logicznego mechanizmu działania. Quackwatch stwierdza, że „teoria i praktyka TCM nie są oparte na zbiorowej wiedzy związanej ze zdrowiem, chorobami i opieką zdrowotną, która została szeroko zaakceptowana przez społeczność naukową. Praktycy TCM nie zgadzają się między sobą co do tego, jak diagnozować pacjentów i jakie terapie powinny być stosowane z jaką diagnozą. Nawet jeśli mogliby się zgodzić, teorie TCM są tak mgliste, że żadne badania naukowe nie pozwolą TCM zaoferować racjonalnej opieki ”.
Niektórzy współcześni lekarze wspierają stosowanie akupunktury w leczeniu bólu, ale zrezygnowali z używania qi , meridianów, yin , yang i innych mistycznych energii jako ram wyjaśniających. Stosowanie qi jako podstawy wyjaśniającej spada w Chinach, mimo że staje się ono bardziej widoczne podczas dyskusji na temat akupunktury w USA. Akademickie dyskusje na temat akupunktury wciąż odwołują się do pseudonaukowych pojęć, takich jak qi i meridiany, pomimo braku dowodów naukowych. Wiele osób ze społeczności naukowej uważa próby racjonalizacji akupunktury w nauce za szarlatanerię i pseudonaukę. Naukowcy Massimo Pigliucci i Maarten Boudry opisują to jako „naukę pogranicza” leżącą między nauką a pseudonauką.
Wielu akupunkturzystów przypisuje ulgę w bólu uwalnianiu endorfin podczas penetracji igły, ale nie popierają już poglądu, że akupunktura może wpływać na chorobę. W środowisku akupunktury panuje powszechne przekonanie, że punkty akupunktury i struktury meridianów są specjalnymi kanałami dla sygnałów elektrycznych, ale żadne badania nie wykazały spójnej struktury anatomicznej ani funkcji ani punktów akupunktury, ani meridianów. Testy na ludziach mające na celu określenie, czy ciągłość elektryczna różni się znacząco w pobliżu meridianów niż w innych miejscach ciała, były niejednoznaczne.
Niektóre badania sugerują, że akupunktura powoduje szereg zdarzeń w ośrodkowym układzie nerwowym i że jest możliwe hamować przeciwbólowe działanie akupunktury za pomocą naloksonu, antagonisty opioidów. Wydaje się, że mechaniczne odkształcenie skóry igłami do akupunktury powoduje uwolnienie adenozyny. W antynocyceptywnym działaniu akupunktury może pośredniczyć receptor adenozyny A1. Przegląd opublikowany w 2014 roku w Nature Reviews Cancer wykazał, że odkąd kluczowe badania na myszach sugerowały, że akupunktura łagodzi ból poprzez miejscowe uwalnianie adenozyny, które następnie wyzwalało pobliskie receptory A1, „powodowało większe uszkodzenia tkanki i stany zapalne w stosunku do ich rozmiaru zwierząt na myszach niż na ludziach, takie badania niepotrzebnie zagmatwały stwierdzenie, że miejscowe zapalenie może powodować miejscowe uwalnianie adenozyny z efektem przeciwbólowym.
Sugerowano, że efekty akupunktury w zaburzeniach żołądkowo-jelitowych mogą mieć związek na jej wpływ na przywspółczulny i współczulny układ nerwowy, o którym mówi się, że jest odpowiednikiem „yin i yang” w „medycynie zachodniej”. Inny mechanizm, za pomocą którego akupunktura może być skuteczna w przypadku zaburzeń żołądkowo-jelitowych, obejmuje promowanie perystaltyki żołądka u osób z małą początkową ruchliwością żołądka i hamowanie perystaltyki u osób z aktywną ruchliwością początkową. Stwierdzono również, że akupunktura wywiera działanie przeciwzapalne, w którym może pośredniczyć aktywacja nerwu błędnego i dezaktywacja makrofagów zapalnych. Badania neuroobrazowania sugerują, że stymulacja akupunktury powoduje dezaktywację limbicznych obszarów mózgu i sieci trybu domyślnego.
Historia
Początki
Akupunktura wraz z moxibustion jedna z najstarszych praktyk tradycyjnej medycyny chińskiej. Większość historyków uważa, że praktyka ta rozpoczęła się w Chinach, chociaż istnieją sprzeczne narracje na temat jej powstania. Naukowcy David Ramey i Paul Buell powiedzieli, że dokładna data powstania akupunktury zależy od zakresu, w jakim można ufać datowaniu starożytnych tekstów oraz interpretacji tego, co stanowi akupunkturę.
Zgodnie z artykułem w Rheumatology , pierwsza dokumentacja „zorganizowanego systemu diagnostyki i leczenia” akupunktury została opublikowana w Klasyku medycyny wewnętrznej Żółtego Cesarza (Huangdi Neijing) z około 100 roku pne. Uważa się, że złote i srebrne igły znalezione w grobowcu Liu Shenga z około 100 roku pne są najwcześniejszymi archeologicznymi dowodami akupunktury, chociaż nie jest jasne, czy taki był ich cel. Według Plinio Prioreschi, najwcześniejszą znaną historyczną wzmianką o akupunkturze jest („Zapisy wielkiego historyka”), napisana przez historyka około 100 roku pne. Uważa się, że ten tekst dokumentuje ustaloną wówczas praktykę.
Mumifikowane ciało Lodziarza Ötziego liczące 5000 lat zostało znalezione z 15 grupami tatuaży, z których wiele znajdowało się w punktach ciała, gdzie igły do akupunktury są używane przy problemach z brzuchem lub dolną częścią pleców. Dowody z ciała sugerują, że Otzi cierpiał na te schorzenia. Zostało to przytoczone jako dowód, że praktyki podobne do akupunktury mogły być praktykowane w innych częściach Eurazji we wczesnej epoce brązu; jednakże The Oxford Handbook of the History of Medicine nazywa tę teorię „spekulatywną”. Uważa się za mało prawdopodobne, aby akupunktura była praktykowana przed 2000 rokiem pne. Znaki tatuażu Ötzi Lodziarza sugerują niektórym ekspertom, że terapia przypominająca akupunkturę była wcześniej stosowana w Europie 5 tysiącleci temu.
Akupunktura mogła być praktykowana w erze neolitu, pod koniec epoki kamienia łupanego, używając zaostrzonych kamieni zwanych Bian shi.:70 Wiele chińskich tekstów z późniejszych epok odnosi się do ostrych kamieni zwanych „plen”, co oznacza „kamienną sondę”, która mogła być używana do celów akupunktury .:70 Starożytny chiński tekst medyczny Huangdi Neijing wskazuje, że w tamtych czasach uważano, że ostre kamienie leczą choroby na powierzchni ciała lub w jej pobliżu, być może z powodu niewielkiej głębokości, w jaką mógł wniknąć kamień.:71 Jest jednak bardziej prawdopodobne, że kamienie były używane do innych celów medycznych, takie jak przebijanie narośli, aby odprowadzić ropę. Teksty Mawangdui , które uważa się za pochodzące z II wieku pne, wspominają o użyciu ostro zakończonych kamieni do otwierania ropni i moxibustion, ale nie do akupunktury. Spekuluje się również, że kamienie te mogły być używane do upuszczania krwi, ze względu na starożytne chińskie przekonanie, że choroby wywoływane są przez demony w ciele, które mogą zostać zabite lub uwolnione. Prawdopodobnie upuszczanie krwi było poprzednikiem akupunktury.
Według historyków Lu Gwei-djena i Josepha Needhama istnieją istotne dowody na to, że akupunktura mogła się rozpocząć około 600 roku pne. Niektóre hieroglify i piktogramy z tamtej epoki sugerują, że praktykowano akupunkturę i moksypustię. Jednak historycy Lu i Needham powiedzieli, że jest mało prawdopodobne, aby igła mogła zostać wykonana z materiałów dostępnych w Chinach w tym okresie .:71–72 Jest możliwe, że brąz był używany do wczesnych igieł do akupunktury. Możliwe są również cyna, miedź, złoto i srebro, chociaż uważa się je za mniej prawdopodobne lub że były używane w mniejszych przypadkach. 69 Jeśli akupunktura była praktykowana w okresie dynastii Shang (1766-1122 pne), materiały organiczne, takie jak ciernie, były zaostrzone. kości lub bambusa mogły być używane.: 70 Kiedy odkryto metody produkcji stali, zastąpiłby on wszystkie inne materiały, ponieważ można go było użyć do stworzenia bardzo cienkich, ale mocnych igieł.: 74 Lu i Needham zauważyli, że wszystkie starożytne materiały, które można było wykorzystać do akupunktury i które często zawierają dowody archeologiczne, takie jak zaostrzone kości, bambus lub kamienie, były również używane do innych celów. Artykuł w Rheumatology mówi, że brak jakiejkolwiek wzmianki o akupunkturze w dokumentach znalezionych w grobowcu Mawangdui z 198 roku pne sugeruje, że akupunktura nie była wówczas praktykowana.
Kilka różnych Czasami pojawiły się sprzeczne systemy wierzeń dotyczące akupunktury. Mogło to być wynikiem konkurujących ze sobą szkół myślenia. Niektóre starożytne teksty wspominały o używaniu akupunktury w celu wywołania krwawienia, podczas gdy inne mieszały idee upuszczania krwi i duchowej energii ch'i. Z biegiem czasu uwaga przesunęła się z krwi na koncepcję nakłuwania określonych punktów na ciele, a ostatecznie na równoważenie energii Yin i Yang. Według Davida Rameya żadna pojedyncza „metoda czy teoria” nigdy nie została przyjęta jako standard. W tamtym czasie wiedza naukowa o medycynie nie była jeszcze rozwinięta, zwłaszcza że w Chinach zabroniono preparowania zmarłego, co uniemożliwiło rozwój podstawowej wiedzy anatomicznej.
Nie jest pewne, kiedy wprowadzono konkretne punkty akupunkturowe, ale autobiografia Bian Que z około 400–500 pne wspomina o wbijaniu igieł w wyznaczone miejsca. Bian Que wierzył, że na szczycie czaszki znajduje się pojedynczy punkt akupunktury, który nazwał „punktem stu spotkań”. 83 Teksty datowane na lata 156–186 pne dokumentują wczesne wierzenia w kanały energii siły życiowej zwane meridianami, które byłby później elementem wczesnych wierzeń dotyczących akupunktury.
Ramey i Buell powiedzieli, że „praktyka i teoretyczne podstawy” współczesnej akupunktury zostały wprowadzone w Klasyku Żółtego Cesarza (Huangdi Neijing) około 100 roku pne. Wprowadził koncepcję użycia akupunktury do manipulowania przepływem energii życiowej ( qi ) w sieci meridianów (kanałów) w ciele. Koncepcja sieci składała się z traktów akupunkturowych, takich jak linia wzdłuż ramion, w których znajdowały się punkty akupunkturowe. Niektóre z miejsc, w których akupunkturzyści używają dzisiaj igieł, nadal mają te same nazwy, które nadano im w Klasyku Żółtego Cesarza .: 93 Na przestrzeni wieków opublikowano wiele dodatkowych dokumentów wprowadzających nowe akupunkty .:101 By the W IV wieku n.e. większość używanych obecnie miejsc do akupunktury została nazwana i zidentyfikowana.:101
Wczesny rozwój w Chinach
W pierwszej połowie I wieku ne akupunkturzyści zaczęli promowanie przekonania, że na skuteczność akupunktury wpływ miała pora dnia lub nocy, cykl księżycowy i pora roku.: 140–41 Nauka o cyklach Yin-Yang ( Yün Chhi Hsüeh ) była zestaw wierzeń, że leczenie chorób opierało się na wyrównaniu sił niebieskich ( tian ) i ziemskich ( di ), które były dostrojone do cykli takich jak słońce i księżyc .: 140–41 Istniało kilka różnych systemów wierzeń, które opierały się na wielu ciałach niebieskich i ziemskich lub elementach, które obracały się i zostały wyrównane dopiero w określonym czasie s.:140–41 Według Needhama i Lu, te „arbitralne przepowiednie” zostały przedstawione przez akupunkturzystów na złożonych wykresach i za pomocą zestawu specjalnej terminologii.
Igły do akupunktury w tym okresie były znacznie grubsze niż większość współczesnych jedne i często powodowały infekcję. Infekcja jest spowodowana brakiem sterylizacji, ale w tamtym czasie uważano, że jest spowodowana użyciem niewłaściwej igły lub igłowaniem w niewłaściwym miejscu lub w niewłaściwym czasie .:102–03 Później wiele igieł zostało podgrzanych wrzącej wody lub w płomieniu. Czasami używano igieł, gdy były jeszcze gorące, tworząc efekt kauteryzacji w miejscu wstrzyknięcia. 104 Dziewięć igieł było zalecanych w Chen Chiu Ta Chheng z 1601 roku, co mogło być spowodowane starożytnym chińskim przekonanie, że dziewięć to magiczna liczba.:102–03
Inne systemy wierzeń opierały się na założeniu, że ludzkie ciało operowało rytmem, a akupunktura musiała być zastosowana we właściwym punkcie rytmu. skuteczne.:140–41 W niektórych przypadkach uważano, że przyczyną choroby jest brak równowagi między Yin i Yang .:140–41
WI wieku naszej ery wiele pierwszych książek o akupunkturze zostały opublikowane i zaczęli pojawiać się uznani eksperci akupunktury. Zhen Jiu Jia Yi Jing , która została opublikowana w połowie III wieku, stała się najstarszą książką akupunkturową, która wciąż istnieje w czasach nowożytnych. Inne książki, takie jak Yu Kuei Chen Ching , napisane przez dyrektora usług medycznych w Chinach, również miały wpływ w tym okresie, ale nie zostały zachowane. W połowie VII wieku Sun Simiao opublikował diagramy i tabele związane z akupunkturą, które ustanowiły znormalizowane metody wyszukiwania miejsc akupunktury u osób różnej wielkości i skategoryzowane w zestawie modułów.
Akupunktura stała się bardziej ugruntowana w Chiny jako ulepszenia papieru doprowadziły do publikacji większej liczby książek o akupunkturze. Imperial Medical Service i Imperial Medical College, które obie wspierały akupunkturę, stały się bardziej ugruntowane i utworzyły uczelnie medyczne w każdej prowincji .:129 Publiczność była również narażona na opowieści o królewskich postaciach leczonych z ich chorób przez wybitnych akupunkturzystów .:129– 35 Do czasu opublikowania Wielkiego Kompendium Akupunktury i Moksybucji za dynastii Ming (1368–1644 ne), większość praktyk akupunktury stosowanych w epoce nowożytnej została ustalona.
Pod koniec dynastii Song (1279 ne) akupunktura straciła znaczną część swojego statusu w Chinach. W następnych stuleciach stawał się rzadszy i był kojarzony z mniej prestiżowymi zawodami, takimi jak alchemia, szamanizm, położnictwo i koksowanie. Ponadto w XVIII wieku racjonalność naukowa stawała się bardziej popularna niż tradycyjne przesądne wierzenia. Do 1757 roku książka dokumentująca historię medycyny chińskiej nazywała akupunkturę „sztuką utraconą”.: 160 Jej upadek przypisywano po części popularności recept i lekarstw, a także związkom z niższymi klasami.
W 1822 roku chiński cesarz podpisał dekret wyłączający praktykę akupunktury z Imperial Medical Institute. Powiedział, że nie nadaje się do ćwiczeń dżentelmenów-uczonych. W Chinach akupunktura była coraz częściej kojarzona z niepiśmiennymi praktykującymi z niższej klasy. Został przywrócony na jakiś czas, ale ponownie zakazano go w 1929 roku na rzecz opartej na nauce medycyny zachodniej. Chociaż akupunktura spadła w tym okresie w Chinach, jej popularność rosła również w innych krajach.
Ekspansja międzynarodowa
Uważa się, że Korea jest pierwszym krajem w Azji, w którym akupunktura rozprzestrzeniła się poza Chiny. W Korei istnieje legenda, że akupunktura została opracowana przez cesarza Danguna, chociaż jest bardziej prawdopodobne, że została przywieziona do Korei z chińskiej prefektury kolonialnej w 514 r. N.e.: 262–63. Stosowanie akupunktury było powszechne w Korei w VI wieku. Rozprzestrzenił się w Wietnamie w VIII i IX wieku. Kiedy Wietnam zaczął handlować z Japonią i Chinami około IX wieku, wpływ na to miały również ich praktyki akupunktury. Chiny i Korea wysłały „misjonarzy medycznych”, którzy szerzyli tradycyjną medycynę chińską do Japonii, począwszy od około 219 roku. W 553 roku kilku obywateli Korei i Chin zostało wyznaczonych do reorganizacji edukacji medycznej w Japonii i włączyli akupunkturę jako część tego systemu. 264 Japonia później wysłała studentów z powrotem do Chin i ustanowiła akupunkturę jako jeden z pięciu oddziałów chińskiej państwowej służby zdrowia. System administracji.:264–65
Akupunktura zaczęła rozprzestrzeniać się w Europie w drugiej połowie XVII wieku. Mniej więcej w tym czasie naczelny chirurg holenderskiej Kompanii Wschodnioindyjskiej spotkał się z japońskimi i chińskimi praktykami akupunktury, a później zachęcił Europejczyków do dalszych badań.: 264–65 Opublikował pierwszy dokładny opis akupunktury dla europejskich odbiorców i stworzył termin „akupunktura” w jego pracy De Acupunctura z 1683 roku. Francja wcześnie przyjęła się na Zachód pod wpływem misjonarzy jezuickich, którzy w XVI wieku przenieśli tę praktykę do francuskich klinik. Francuski lekarz Louis Berlioz (ojciec kompozytora Hectora Berlioza) jest zwykle uznawany za pierwszego, który eksperymentował z tą procedurą w Europie w 1810 roku, zanim opublikował swoje odkrycia w 1816 roku.
Do XIX wieku, akupunktura stała się powszechna w wielu częściach świata. 295 Amerykanie i Brytyjczycy zaczęli interesować się akupunkturą na początku XIX wieku, chociaż zainteresowanie to zmalało do połowy wieku. Zachodni praktycy porzucili tradycyjne wierzenia akupunktury dotyczące energii duchowej, diagnozy pulsu oraz cykli księżyca, słońca czy rytmu ciała. Na przykład wykresy przepływu energii duchowej były sprzeczne z własnymi diagramami anatomicznymi Zachodu. Przyjęła nowy zestaw pomysłów na akupunkturę polegający na wbijaniu igieł w nerwy. W Europie spekulowano, że akupunktura może umożliwić lub uniemożliwić przepływ energii elektrycznej w ciele, ponieważ odkryto, że impulsy elektryczne powodują drganie nóg żaby po śmierci.
Zachód ostatecznie stworzył system wierzeń oparty na Travell punkty spustowe, które uważano za hamujące ból. Znajdowały się w tych samych miejscach, co duchowo zidentyfikowane punkty akupunktury w Chinach, ale pod inną nomenklaturą. Pierwszy rozbudowany zachodni traktat o akupunkturze został opublikowany w 1683 roku przez Willema ten Rhijne.
W Chinach popularność akupunktury odbiła się w 1949 roku, kiedy Mao Zedong przejął władzę i próbował zjednoczyć Chiny w oparciu o tradycyjne wartości kulturowe. W tym też czasie wiele wschodnich praktyk medycznych zostało skonsolidowanych pod nazwą tradycyjnej medycyny chińskiej (TCM).
W XX wieku przyjęto nowe praktyki, takie jak używanie zestawu igieł: 164 zelektryfikowana igły lub pozostawienie igieł włożonych do tygodnia.: 164 Duży nacisk położono na stosowanie akupunktury na uchu.: 164 Organizacje zajmujące się badaniami akupunktury, takie jak Międzynarodowe Towarzystwo Akupunktury, zostały założone w latach czterdziestych i pięćdziesiątych XX wieku i stały się dostępne usługi akupunktury w nowoczesnych szpitalach. Chiny, skąd uważano, że wywodzi się akupunktura, znajdowały się pod coraz większym wpływem medycyny zachodniej. W międzyczasie popularność akupunktury wzrosła w USA. Kongres USA utworzył Biuro Medycyny Alternatywnej w 1992 r., A National Institutes of Health (NIH) zadeklarował wsparcie dla akupunktury w niektórych schorzeniach w listopadzie 1997 r. W 1999 r. W ramach NIH utworzono Narodowe Centrum Medycyny Komplementarnej i Alternatywnej. Akupunktura stała się najpopularniejszą medycyną alternatywną w Stanach Zjednoczonych.
Politycy z Komunistycznej Partii Chin twierdzili, że akupunktura jest przesądna i jest sprzeczna z zaangażowaniem partii w naukę. Przewodniczący partii komunistycznej Mao Zedong zmienił później to stanowisko, argumentując, że praktyka ta opierała się na zasadach naukowych.
W 1971 roku reporter New York Timesa opublikował artykuł o swoich doświadczeniach z akupunkturą w Chinach, co doprowadziło do dalszych badań i poparcia dla akupunktury. Prezydent USA Richard Nixon odwiedził Chiny w 1972 roku. Podczas jednej części wizyty delegacji pokazano pacjenta przechodzącego poważną operację, podczas gdy w pełni przytomny, rzekomo otrzymującego akupunkturę zamiast znieczulenia. Później stwierdzono, że pacjenci wybrani do operacji mieli zarówno wysoką tolerancję bólu, jak i przed operacją poddali się intensywnej indoktrynacji; te przypadki demonstracyjne często otrzymywały morfinę ukradkiem przez dożylną kroplówkę, która, jak powiedziano, zawierała tylko płyny i składniki odżywcze. Ostatecznie stwierdzono, że jeden pacjent poddawany operacji na otwartym sercu podczas czuwania otrzymał kombinację trzech silnych środków uspokajających oraz dużych zastrzyków środka miejscowo znieczulającego w ranę. Po tym, jak Narodowy Instytut Zdrowia wyraził poparcie dla akupunktury w ograniczonej liczbie schorzeń, adopcja w USA wzrosła dalej. W 1972 r. W Waszyngtonie założono pierwsze legalne centrum akupunktury w USA, aw 1973 r. American Internal Revenue Service zezwoliło na odliczenie akupunktury jako kosztów leczenia.
W 2006 roku dokument BBC Alternative Medicine sfilmowano pacjenta poddawanego operacji na otwartym sercu rzekomo w znieczuleniu wywołanym akupunkturą. Później ujawniono, że pacjentowi podano koktajl środków znieczulających.
W 2010 roku UNESCO wpisało „akupunkturę i moxibustion tradycyjnej medycyny chińskiej” na Listę Niematerialnego Dziedzictwa Kulturowego UNESCO po nominacji Chin.
Adopcja
Akupunktura jest najczęściej praktykowana w Chinach i jest popularna w Stanach Zjednoczonych, Australii i Europie. W Szwajcarii akupunktura stała się najczęściej stosowaną medycyną alternatywną od 2004 r. W Wielkiej Brytanii w 2009 r. Zastosowano łącznie 4 miliony zabiegów akupunktury. Akupunktura jest stosowana w większości klinik i hospicjów w Wielkiej Brytanii. Szacuje się, że 1 na 10 dorosłych w Australii stosował akupunkturę w 2004 roku. Szacuje się, że w Japonii 25 procent populacji spróbuje akupunktury w pewnym momencie, chociaż w większości przypadków nie jest ona objęta publicznym ubezpieczeniem zdrowotnym. Użytkownicy akupunktury w Japonii częściej są starsi i mają ograniczone wykształcenie. Około połowa ankietowanych użytkowników wskazała na prawdopodobieństwo skorzystania z takich środków w przyszłości, podczas gdy 37% nie. Mniej niż jeden procent populacji Stanów Zjednoczonych zgłosił, że używał akupunktury na początku lat 90. Na początku 2010 roku ponad 14 milionów Amerykanów zgłosiło, że stosowało akupunkturę w ramach opieki zdrowotnej.
W Stanach Zjednoczonych akupunktura jest coraz częściej (od 2014 r.) Stosowana w akademickich ośrodkach medycznych i jest zwykle oferowana poprzez centra CAM lub usługi anestezjologiczne i przeciwbólowe. Przykłady obejmują te na Uniwersytecie Harvarda, Uniwersytecie Stanforda, Uniwersytecie Johna Hopkinsa i UCLA.
Stosowanie akupunktury w Niemczech wzrosło o 20% w 2007 roku, po tym, jak niemieckie testy akupunktury potwierdziły jej skuteczność w niektórych zastosowaniach. W 2011 r. Było ponad milion użytkowników, a firmy ubezpieczeniowe szacują, że dwie trzecie niemieckich użytkowników to kobiety. W wyniku tych prób niemieccy ubezpieczyciele publiczni zaczęli pokrywać akupunkturę w przypadku przewlekłego bólu krzyża i choroby zwyrodnieniowej stawu kolanowego, ale nie w przypadku napięciowych bólów głowy lub migreny. Decyzja ta została częściowo podyktowana względami społeczno-politycznymi. Niektórzy ubezpieczyciele w Niemczech zdecydowali się zaprzestać refundacji akupunktury z powodu prób. W przypadku innych schorzeń ubezpieczyciele w Niemczech nie byli przekonani, że akupunktura przynosi wystarczające korzyści w porównaniu ze zwykłą opieką lub zabiegami pozorowanymi. Podkreślając wyniki grupy placebo, naukowcy odmówili zaakceptowania terapii placebo jako skutecznej.
Rozporządzenie
W Wielkiej Brytanii istnieją różne organy regulacyjne rządu i stowarzyszeń branżowych zajmujące się akupunkturą. Stany Zjednoczone, Arabia Saudyjska, Australia, Japonia, Kanada oraz w krajach europejskich i nie tylko. Światowa Organizacja Zdrowia zaleca, aby przed uzyskaniem licencji lub certyfikacji akupunkturzysta przeszedł 200 godzin specjalistycznego szkolenia, jeśli jest lekarzem, i 2500 godzin, jeśli nie jest lekarzem; wiele rządów przyjęło podobne standardy.
W Chinach praktyka akupunktury jest regulowana przez Radę Medycyny Chińskiej, która została utworzona w 1999 roku przez Radę Legislacyjną. Obejmuje egzamin licencyjny i rejestrację, a także kursy dyplomowe zatwierdzone przez radę. Kanada ma programy licencjonowania akupunktury w prowincjach Kolumbia Brytyjska, Ontario, Alberta i Quebec; standardy ustanowione przez Chińskie Stowarzyszenie Medycyny i Akupunktury w Kanadzie są stosowane w prowincjach bez rządowych regulacji. Regulacja w USA rozpoczęła się w latach siedemdziesiątych XX wieku w Kalifornii, po której w końcu nastąpiły wszystkie stany oprócz Wyoming i Idaho. Wymagania licencyjne różnią się znacznie w zależności od stanu. Igły używane w akupunkturze są regulowane w USA przez Food and Drug Administration. W niektórych stanach akupunktura jest regulowana przez komisję lekarską, podczas gdy w innych przez komisję ds. Licencji, zdrowia lub edukacji.
W Japonii akupunkturzyści są licencjonowani przez ministra zdrowia, pracy i opieki społecznej po zdaniu egzamin i ukończenie szkoły technicznej lub uniwersytetu. W Australii Rada Medycyny Chińskiej Australii reguluje akupunkturę, między innymi chińskie tradycje medyczne, i ogranicza używanie tytułów takich jak „akupunkturzysta” tylko do zarejestrowanych praktyków. Co najmniej 28 krajów w Europie ma stowarzyszenia zawodowe akupunkturzystów. We Francji Académie Nationale de Médecine (Narodowa Akademia Medyczna) reguluje akupunkturę od 1955 roku.
Gugi Health: Improve your health, one day at a time!


